Tu donación es 100% deducible de impuestos.
Su informe de patología del pulmón
Cuando se toman muestras del pulmón durante una biopsia (o una citología), estas las estudia un médico con formación especial, llamado patólogo. Después de analizar las muestras, el patólogo redacta un informe donde detalla los resultados, que luego pueden servir para coordinar la atención médica que usted recibe.
- Afecciones precancerosas de pulmón y otras relacionadas
- Tipos y descripciones del cáncer de pulmón
- Otros tipos de cáncer que se detectan en los pulmones o cerca de ellos
- Otros términos que podrían aparecer en el informe de patología
- Análisis clínicos que se podrían hacer en las muestras de biopsia
- Información adicional si se detectó cáncer de pulmón
El propósito de esta información es ayudarle a entender los términos médicos que podría ver en el informe de patología después de hacerse una biopsia de pulmón. (Si se detecta que usted tiene cáncer de pulmón y le operan para tratarlo, se crearía un informe de patología aparte después de analizar la parte del pulmón que se extirpó. En dicho informe se podría incluir parte de la información a continuación y otros datos).
Afecciones precancerosas de pulmón y otras relacionadas
Estos resultados no son cáncer de pulmón, aunque algunos de ellos podrían convertirse en cáncer si se dejan sin tratar.
Carcinoma in situ
Carcinoma es el término médico general para el cáncer que se origina en las células que recubren los órganos. Casi todo cáncer de pulmón es carcinoma. En el pulmón, los carcinomas suelen empezar en las células que revisten el interior de los bronquios, bronquiolos o alvéolos, que son las vías dentro del pulmón (de la más grande a la más pequeña).
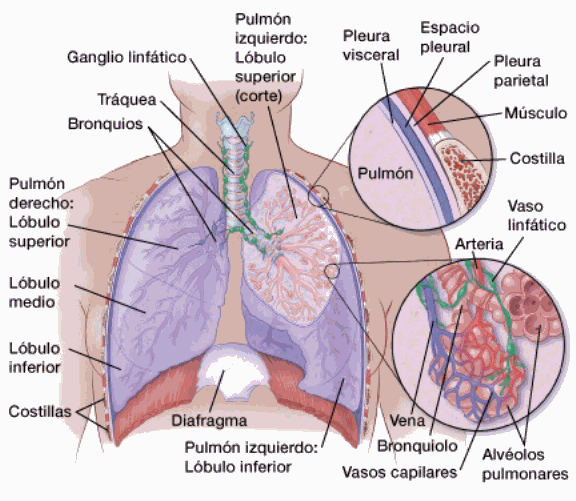
Si las células de carcinoma solo están en la capa superior de células del bronquio, de los bronquiolos o de los alvéolos, sin invadir las capas inferiores, se llama carcinoma in situ (CIS, por sus siglas en inglés) y se considera precanceroso, no realmente cáncer de pulmón. (El cáncer de pulmón, conocido como carcinoma invasivo o infiltrante, se describe más detalladamente a continuación.)
Si en el informe se menciona carcinoma de células escamosas in situ, adenocarcinoma in situ o hiperplasia adenomatosa atípica...
Existen distintos tipos de precáncer de pulmón que a su vez podrían convertirse en distintos tipos de cáncer de pulmón si no se tratan.
- El carcinoma de células escamosas in situ (SCIS, por sus siglas en inglés) es precáncer que puede convertirse en carcinoma de células escamosas invasivo (un tipo de cáncer de pulmón de células no pequeñas o no microcíticas).
- El adenocarcinoma in situ (AIS, por sus siglas en inglés) es precáncer que puede convertirse en adenocarcinoma (otro tipo de cáncer de pulmón de células no pequeñas o no microcíticas).
- La hiperplasia adenomatosa atípica (AAH, por sus siglas en inglés) es un tumor muy pequeño compuesto de células glandulares anómalas (atípicas) que puede volverse AIS y hasta podría terminar en adenocarcinoma si no se trata.
Si se detecta un SCIS o un AIS en una pequeña muestra de biopsia (como una broncoscopia o una biopsia con aguja guiada por tomografía computarizada), es posible que haya un carcinoma invasivo (cáncer) en otra parte del tumor pulmonar donde no se tomó una muestra de biopsia, por lo que se podrían necesitar más pruebas.
Si se detecta un SCIS o un AIS cuando se extirpa un tumor (resección) por completo y no se detecta un cáncer invasivo, el pronóstico (la prognosis) de la persona suele ser muy bueno. Sin embargo, sigue estando la posibilidad de que haya otras zonas precancerosas en el pulmón que no se encuentren cerca de donde se extirpó (lo que a veces se denomina enfermedad multifocal). Esto es algo que se buscará con cuidado en cualquier estudio por imágenes de seguimiento (vigilancia), como las tomografías computarizadas (CT, por sus siglas en inglés) del tórax.
Probablemente no sea importante tener un SCIS o un AIS si se menciona en un informe en el que también se indica que se detectó un carcinoma (cáncer) invasivo.
Si en el informe se menciona metaplasia escamosa...
Cuando las vías respiratorias del pulmón están irritadas (por ejemplo, por tabaquismo o infecciones), las células que revisten las vías pueden cambiar de forma. En lugar de parecer rectángulos de pie, uno junto a otro, las células comienzan a aplanarse y a apilarse una encima de otra. Este cambio se llama metaplasia escamosa porque las células ahora parecen células escamosas (planas).
La metaplasia escamosa no se considera precáncer, pero si la irritación persiste, puede progresar a una displasia escamosa.
Si en el informe se menciona displasia escamosa...
La displasia escamosa es una forma temprana de precáncer, en la que las células escamosas que revisten las vías respiratorias parecen anómalas o inusuales, pero no tanto como las células cancerosas. Esta suele separarse en distintas categorías, según el aspecto anómalo de las células y los tejidos al microscopio.
- Cuando la anomalía es muy pequeña, se llama displasia leve.
- Cuando la anomalía es grande, se llama displasia grave.
- La displasia moderada se encuentra entre estas dos.
Cuanto más grave sea la displasia escamosa, más similar será al carcinoma de células escamosas in situ (ver información anterior). Si se observa displasia escamosa en una biopsia, podría significar que hay algo más grave, tal como carcinoma in situ o invasivo, en otra parte del pulmón donde no se tomó una muestra en la biopsia.
Tipos y descripciones del cáncer de pulmón
Carcinoma
Carcinoma es el término médico general para el cáncer que comienza en las células que recubren los órganos. En el pulmón, los carcinomas suelen empezar en las células que revisten el interior de los bronquios, los bronquiolos y los alvéolos, que son las vías internas del pulmón (de mayor a menor). El carcinoma es con creces el tipo más común de cáncer de pulmón.
Una vez que las células del carcinoma se han multiplicado con profundidad en las capas superiores de las células que se encuentran en las vías pulmonares, el cáncer se denomina carcinoma invasivo o infiltrante. En este punto, las células cancerosas se pueden propagar (hacer metástasis) fuera del pulmón y llegar a los ganglios linfáticos y otras partes del cuerpo. Los carcinomas invasivos se consideran cáncer de pulmón de verdad, y no precáncer.
Existen distintos tipos de carcinomas de pulmón. Los carcinomas reciben su nombre según el aspecto de las células al microscopio.
Carcinoma escamoso o carcinoma de células escamosas
El carcinoma escamoso o carcinoma de células escamosas es el nombre de un tipo de cáncer de pulmón de células no pequeñas o no microcíticas (NSCLC, por sus siglas en inglés), en el que las células parecen las células planas (llamadas células escamosas) que revisten las vías respiratorias. Es un tipo común de cáncer de pulmón en los Estados Unidos.
Adenocarcinoma
El adenocarcinoma es un tipo de cáncer de pulmón de células no pequeñas o no microcíticas (NSCLC), en el que las células parecen células glandulares, como las de las glándulas que secretan mucosidad en los pulmones. Este es el tipo más común de cáncer de pulmón en los Estados Unidos.
Si en el informe se menciona adenocarcinoma lepídico, papilar, micropapilar, acinar, mucinoso o sólido...
Con estos términos se describen distintos tipos de adenocarcinoma de pulmón según el aspecto de las células y de cómo están colocadas cuando se observan al microscopio (lo cual se llama patrones de crecimiento o de multiplicación). Algunos tumores básicamente conservan la misma apariencia en todo el tumor, mientras que otros pueden verse de distintas formas en varias partes del tumor. Algunos patrones de crecimiento o multiplicación tienen un mejor pronóstico (perspectiva o previsión) que otros.
Dado que algunos tumores pueden tener una combinación de patrones, el patólogo no siempre puede distinguir todos los tipos presentes en un tumor con tan solo una biopsia de muestras que se tomaron de una parte pequeña del tumor. Para saber qué tipos de patrones hay en un tumor, se debe extirpar el tumor por completo.
Carcinoma de células pequeñas o microcíticas
El carcinoma de células pequeñas o microcíticas (también conocido como cáncer de pulmón de células pequeñas o microcíticas, o SCLC por sus siglas en inglés) es un tipo de cáncer de pulmón que se origina en las células neuroendocrinas, las cuales se parecen a las células nerviosas en algunos aspectos, y, en otros, a las células endocrinas productoras de hormonas. Como su nombre implica, estas células cancerosas se ven más pequeñas que otros tipos de células de cáncer de pulmón al microscopio.
El cáncer de pulmón de células pequeñas o microcíticas tiende a crecer y propagarse rápidamente, por lo que el tratamiento es diferente del de casi todos los tipos de cáncer de pulmón de células no pequeñas o no micríticas.
Carcinoma de células no pequeñas o no microcíticas
Si el cáncer claramente no se ve como el de carcinoma de células pequeñas al microscopio, pero no se lo puede identificar como un carcinoma de células escamosas ni un adenocarcinoma (los dos tipos principales de NSCLC), se podría utilizar el término carcinoma de células no pequeñas o no microcíticas.
Distinguir entre el carcinoma de células escamosas y el adenocarcinoma puede ser sobre todo difícil si la muestra de biopsia era pequeña. Estos tumores se pueden clasificar luego con mayor precisión en análisis clínicos especiales (como inmunohistoquímica) o cuando se extirpa todo el tumor durante la cirugía y luego se examina.
Tumores carcinoides
Los tumores carcinoides se originan en las células del sistema neuroendocrino difuso. Este sistema está formado por células que en algunos aspectos se parecen a las células nerviosas y, en otros, a las células endocrinas productoras de hormonas. Estas células se encuentran dispersas por todo el cuerpo en órganos como los pulmones, el estómago y los intestinos.
Al igual que otras células del cuerpo, las células neuroendocrinas del pulmón a veces pasan por cambios que hacen que se multipliquen demasiado y que formen tumores. Estos se conocen como tumor neuroendocrino o cáncer neuroendocrino. (Las células neuroendocrinas de otras partes del cuerpo también pueden formar tumores y cáncer).
Los tumores carcinoides típicos tienden a ser de crecimiento lento, y solo rara vez se propagan fuera de los pulmones.
Los tumores carcinoides atípicos son mucho menos comunes que los carcinoides típicos. Tienden a crecer un poco más rápido y son algo más propensos a extenderse a otros órganos. Al observarlos al microscopio, los carcinoides atípicos tienen más células en proceso de división y se parecen más a los tumores de multiplicación rápida. Algunas de las características de un carcinoide atípico que se pueden mencionar en el informe son las siguientes: figuras mitóticas o mitosis (una señal de lo rápido que crece el tumor) y necrosis (partes del tumor que están muertas).
Algunos tumores carcinoides pueden liberar sustancias parecidas a hormonas en la sangre, lo que podría causar síntomas. Con los tumores carcinoides pulmonares esto sucede con menos frecuencia que con los tumores carcinoides que comienzan en los intestinos.
Para saber más sobre estos tumores, vea Tumor carcinoide de pulmón.
Algunos otros tipos de cáncer de pulmón pueden originarse en las células neuroendocrinas, entre ellos los carcinomas de células pequeñas o microcíticas (SCLC, ver información anterior) y cáncer neuroendocrino de células grandes (LCNEC, por sus siglas en inglés). A diferencia de los tumores carcinoides, este tipo de cáncer tiende a crecer y a diseminarse rápido. Para saber más, consulte ¿Qué es el cáncer de pulmón?
Otros tipos de cáncer que se detectan en los pulmones o cerca de ellos
Mesotelioma
El mesotelioma no es cáncer de pulmón porque no se forma a partir de las células en el pulmón, sino que se origina en el revestimiento exterior del pulmón, llamado pleura (y el cáncer se llama mesotelioma pleural).
Los mesoteliomas suelen describirse según su apariencia al microscopio, con términos como epitelioide, sarcomatoide o mixto (epitelioide y sarcomatoide). A veces los mesoteliomas están relacionados con la exposición al asbesto.
Para saber más sobre este tipo de cáncer, consulte Mesotelioma.
Carcinoma metastásico del pulmón
El cáncer que comienza en otros órganos suele propagarse (hacer metástasis) a los pulmones. Esto es común porque toda la sangre fluye por los pulmones. Las células cancerosas que se han separado del tumor primario pueden desplazarse por la sangre y alojarse en los pulmones, donde pueden originar tumores nuevos.
El cáncer que se ha propagado al pulmón desde otro órgano aún conserva el nombre del sitio donde comenzó, y no se considera cáncer de pulmón. Por ejemplo, si un adenocarcinoma de colon (cáncer de colon) se extiende al pulmón, aún es cáncer de colon, y no cáncer de pulmón. Esto es importante porque el adenocarcinoma de pulmón se trata diferente que el adenocarcinoma de colon.
Otros términos que podrían aparecer en el informe de patología
Márgenes y tinta
Cuando se extirpa todo el tumor o una parte anómala, el patólogo cubre los bordes o márgenes externos del tejido con tinta, a veces con tinta de diferentes colores en varios lados. De esta forma se puede ver fácilmente el margen al microscopio.
Si se detecta algo inusual (como cáncer o precáncer), el patólogo puede determinar si está en los bordes del tejido extirpado. Esto se conoce como margen positivo. De ser así, puede significar que ha quedado parte del cáncer (o precáncer) en el cuerpo. A veces esto no es preocupante, porque el cirujano extirpó otro tejido en esa zona. Aun así, si quedó algo de cáncer (o precáncer), usted podría necesitar más tratamiento. Hable con su médico sobre el método que más conviene en su caso si se descubre cáncer (o precáncer) en los márgenes.
Cicatrización, enfisema, cambios enfisematosos o inflamación
Todos estos son términos para cambios no cancerosos que el patólogo podría observar al microscopio. No suelen ser importantes cuando se ven en una muestra de biopsia que también tiene precáncer o cáncer. Los patólogos los mencionan para que la información esté completa, ya que pueden servir para responder más adelante otras preguntas sobre su salud.
Granulomas, tinción argéntica de Grocott y Gomori con metenamina (metenamina plata o GMS), bacilos acidorresistentes (AFB) o ácido peryódico de Schiff (PAS)
Los granulomas son estructuras comunes analizadas al microscopio que se dan por ciertos tipos de infecciones u otras enfermedades, como la sarcoidosis, reacciones alérgicas o enfermedad pulmonar causada por el polvo (neumoconiosis).
Los granulomas también pueden ser una reacción en el tejido pulmonar a un tumor del pulmón. Si este es el caso, no tienen importancia en el tratamiento del tumor de pulmón.
Los gérmenes que causan infecciones pulmonares (y, por lo tanto, granulomas) normalmente solo se pueden ver si el patólogo aplica a las muestras de biopsia en las laminillas del microscopio tinciones especiales (como las tinciones mencionadas en el título, conocidas como GMS, AFB o PAS, por sus siglas en inglés). Aunque casi siempre estas tinciones no muestran gérmenes, a menudo se realizan simplemente para asegurarse de que alguna infección no haya causado el granuloma.
Análisis clínicos que se podrían hacer en las muestras de biopsia
Si el patólogo nota células cancerosas en las muestras de la biopsia (o cirugía), se podrían realizar diferentes tipos de análisis para determinar qué tipo de células cancerosas son.
A menudo, estas pruebas son tinciones inmunohistoquímicas (IHC) que se realizan en láminas muy finas de las muestras de biopsia, las cuales se colocan en portaobjetos o laminillas de vidrio y se observan al microscopio. A veces también se realizan otros tipos de análisis.
p63, p40, citoqueratina 5/6 (CK5/6), TTF-1 o napsin A
Las tinciones para p63, p40, citoqueratina 5/6, TTF-1 y napsin A son pruebas especiales que el patólogo podría usar para distinguir entre un adenocarcinoma y un carcinoma de células escamosas.
CK7 (citoqueratina 7), CK20, CDX2, proteína del líquido del conducto cístico grueso o proteína del fluido en bruto de la afección quística o proteína del líquido de la enfermedad quística macroscópica o proteína del líquido de la enfermedad fibroquística (GCDFP), mamoglobina, receptor de estrógeno (ER) o receptor de progesterona (PR) o TTF-1
Estas pruebas a veces sirven para determinar si el cáncer del pulmón se originó allí (es decir, si es cáncer primario de pulmón) o si se propagó allí desde algún otro órgano (es decir, si hizo metástasis desde otra parte del cuerpo). Estas pruebas no siempre son necesarias, por lo que si no se mencionan en el informe, no significa que haya un problema o alguna duda sobre el diagnóstico.
CD56, cromogranina o sinaptofisina
A veces estas pruebas sirven para decidir si el cáncer de pulmón es un tumor del sistema neuroendocrino, es decir, si es un carcinoide típico, un carcinoide atípico, un carcinoma de células pequeñas o microcíticas o un carcinoma neuroendocrino de células grandes (ver la información anterior).
D2-40 (podoplanina), calretinina, WT-1, BAP-1, CEA, citoqueratina (CK) 5/6, HBME-1, Ber-EP4, TTF-1 o CD15 (LeuM1)
Estas pruebas a veces sirven para ver si un tumor que incluye el revestimiento del pulmón (pleura) es mesotelioma (ver la información anterior) o adenocarcinoma de pulmón.
EGFR, K-RAS, ALK, BRAF, ROS1, RET, MET, HER2 o NTRK
Si se detecta un tipo de cáncer de pulmón de células no pequeñas o no microcíticas (por ejemplo, carcinoma de células escamosas o adenocarcinoma), se podrían realizar pruebas en las células cancerosas para buscar cambios en estos genes o proteínas (que a veces se denominan biomarcadores).
Estas pruebas pueden mostrar si el tratamiento con un medicamento dirigido que afecte a las células cancerosas con estos cambios sería beneficioso para usted. Este tipo de pruebas a veces se llama medicina de precisión (o personalizada). Lo mejor es que hable con su médico acerca de cómo los resultados de las pruebas pueden afectar el tratamiento que recibe.
PD-L1
Si se detecta un tipo de cáncer de pulmón de células no pequeñas o no microcíticas (como un carcinoma de células escamosas o un adenocarcinoma), se podría llevar a cabo esta prueba para buscar la proteína PD-L1 en las células cancerosas. En algunas situaciones, la prueba puede indicar si el paciente podría beneficiarse de tratamiento con un medicamento de inmunoterapia. Es mejor que hable con su médico acerca de cómo los resultados de las pruebas pueden afectar su tratamiento.
Información adicional si se detectó cáncer de pulmón
Si se detectó cualquier tipo de carcinoma (cáncer) de pulmón, el patólogo podría incluir más información sobre el cáncer en el informe de patología.
Grado del cáncer (diferenciado, moderadamente diferenciado o poco diferenciado)
Si se detecta un carcinoma, es probable que el patólogo le asigne un grado según la apariencia de las células cancerosas al microscopio:
- Los carcinomas bien diferenciados (de grado bajo) tienden a parecerse mucho al tipo de células en el que se originaron.
- Los carcinomas moderadamente diferenciados (de grado intermedio) conservan solo algunas de las características de las células en las que se originaron.
- Los carcinomas poco diferenciados (de grado alto) se ven muy diferentes de las células en las que comenzaron.
El grado del cáncer suele relacionarse con la rapidez con la que quizá se multiplique y se extienda (siendo el cáncer poco diferenciado el que tiende a crecer más rápido). En muchos tipos de cáncer, el grado es importante para evaluar la prognosis (el pronóstico) de la persona, así como las mejores opciones de tratamiento.
Normalmente, el grado no afecta las opciones de tratamiento de la casi todo cáncer de pulmón. Sin embargo, en el caso del adenocarcinoma de pulmón de tipo no mucinoso, la presencia de más del 20 % de los componentes considerados de "grado alto" o poco diferenciados (patrones sólidos, micropapilares, cribiformes o glandulares complejos) está asociada a peores resultados.
Tamaño del tumor
Si se extirpa todo el tumor, el patólogo medirá el tamaño a simple vista (lo cual se llama examen macroscópico) o, si el tumor es muy pequeño, lo medirá con el microscopio.
A menudo lo que se incluye en el informe es lo ancho de la parte donde el tumor es más grande. Esto se denomina la mayor dimensión del tumor, como por ejemplo "el tumor mide 2.2 centímetros (cm) en su mayor dimensión". En general, los tumores más pequeños tienen un mejor pronóstico (perspectiva o prognosis).
Normalmente, en la biopsia solo se toman muestras de una parte del tumor, por lo que la medida de su tamaño total no se incluye en el informe patológico de la biopsia. En este caso, lo más probable es que el médico se base en las mediciones del tumor obtenidas mediante los estudios por imágenes, como una tomografía computarizada (CT), para determinar la etapa del cáncer (ver a continuación) y cómo podría afectar sus opciones de tratamiento.
Etapa o estadio del cáncer
La etapa o el estadio del cáncer es una medida de la extensión del cáncer, que incluye su diseminación a otras partes del cuerpo.
Categorías TNM
La etapa del cáncer de pulmón se basa en tres datos principales, cada uno de los cuales se representa con una letra:
- T representa el tumor principal (primario) (su tamaño y si ha invadido estructuras cercanas).
- N indica que hay propagación a los ganglios (nódulos) linfáticos cercanos.
- M se refiere a metástasis (propagación a partes distantes del cuerpo).
A cada categoría se le asigna un número (y, a veces, una letra minúscula) según la cantidad de cáncer que haya (por ejemplo, T1a, N0, M0, etc.), y los números (y letras) más altos se reservan para indicar un cáncer más avanzado.
Una vez que se han determinado las categorías T, N y M, estas se combinan para informar de la etapa general, a la cual se le asigna un número del I (1) al IV (4), a veces seguido de una letra mayúscula (por ejemplo, etapa IIIB). Nuevamente, cuanto más altos sean los números (y las letras) que se indiquen, más avanzado estará el cáncer.
Si el informe es de un espécimen (muestra) de biopsia, generalmente no se da información sobre la estadificación, porque el patólogo tendría que tener todo el tumor y los ganglios linfáticos cercanos para evaluar las categorías T y N.
Si se realizó cirugía para extirpar un tumor pulmonar y los ganglios linfáticos cercanos, la información sobre la estadificación se indica con la letra "p" en minúscula, justo antes de la T y la N. Por lo tanto, en el informe de patología, pT vendría seguido de números y letras según el tamaño del tumor y otra información sobre él. A las letras pN les seguirían números y letras según el grado de propagación a los ganglios linfáticos cercanos que quizá se extirparan al mismo tiempo que el tumor del pulmón.
Normalmente, el patólogo no menciona la categoría M, ya que por lo general no puede determinar si el cáncer se extendió a partes distantes del cuerpo basándose únicamente en la cirugía donde se extirpó un tumor pulmonar y los ganglios linfáticos cercanos. La categoría M suele basarse en los resultados de los estudios por imágenes, tales como tomografías computarizadas (CT), resonancias magnéticas (MRI) y tomografías PET, a veces junto con una biopsia de la zona donde se sospecha que se propagó el cáncer.
Pregunte al médico cómo la etapa del cáncer que usted tiene podría afectar su tratamiento.
Invasión vascular, linfática, angiolinfática o linfovascular
A veces los tumores se multiplican dentro de pequeños vasos sanguíneos o vasos linfáticos. Cuando se observa bajo el microscopio, esto se denomina invasión vascular, linfática, angiolinfática o linfovascular. La presencia de células cancerosas en estos vasos significa que hay una mayor probabilidad de que el cáncer se haya propagado fuera del pulmón, aunque esto no siempre ocurre. Hable con su médico acerca de cómo estos resultados podrían afectar el tratamiento que recibe.
D2-40 (podoplanina) y CD34
D2-40 y CD34 son pruebas especiales (tinciones inmunohistoquímicas realizadas en laminillas de tejido) que el patólogo podría usar para identificar la invasión vascular, linfática, linfovascular o angiolinfática. Estas pruebas no siempre son necesarias.
- Escrito por

Equipo de contenido médico y editorial de la American Cancer Society
Nuestro equipo está compuesto de médicos y personal de enfermería con certificación en oncología y amplio conocimiento sobre los cuidados del cáncer, así como editores y traductores con amplia experiencia en contenido médico.
Actualización más reciente: julio 7, 2023
La información médica de la American Cancer Society está protegida por los derechos de autor. Para solicitudes de reimpresión, consulte nuestra Política de Uso del Contenido (en inglés).
Nuestra labor es posible gracias a generosos donantes como usted.
Done ahora para que podamos continuar brindando acceso a información crítica sobre el cáncer, recursos y apoyo y así mejorar las vidas de las personas con cáncer y sus familias.



