Cirugía para el cáncer de cuello uterino
A muchas mujeres con cáncer de cuello uterino tendrán que hacerles algún tipo de cirugía. Con la cirugía, se puede realizar lo siguiente:
- Diagnosticar el cáncer de cuello uterino
- Determinar lo lejos que se ha propagado el cáncer
- Tratar el cáncer (especialmente para el cáncer en etapa temprana)
Cirugía para el precáncer de cuello uterino
El precáncer del cuello uterino se puede tratar con estos procedimientos:
- La ablación destruye el tejido cervical con temperaturas frías (criocirugía o crioterapia) o con un láser (ablación por láser) en lugar de extirparlo.
- Con la cirugía por escisión (conización) se corta y extirpa el precáncer.
La criocirugía es un tipo de ablación en la que se coloca una sonda de metal muy fría directamente en el cuello uterino. Esto destruye las células anómalas o inusuales mediante su congelación. Se utiliza para tratar la neoplasia intraepitelial cervical (CIN, por sus siglas en inglés). Esto se puede hacer en un consultorio médico o en una clínica. Después de la criocirugía, puede que tenga una secreción acuosa de color café durante algunas semanas.
En la ablación láser se dirige un rayo láser concentrado a través de la vagina para vaporizar (quemar) las células anómalas o inusuales. Este procedimiento se puede hacer en el consultorio de un médico bajo anestesia local (medicamento para adormecer) o en el quirófano con anestesia general, ya que puede causar más molestias que la crioterapia. Se utiliza también para tratar la neoplasia intraepitelial cervical (CIN).
Otra forma de tratar la neoplasia intraepitelial cervical (CIN) es con una cirugía por escisión llamada conización. El médico extrae del cuello uterino un fragmento de tejido en forma de cono. El tejido que se extirpa en el cono incluye la zona de transformación, donde hay más probabilidad de que se forme el cáncer y el precáncer. Una biopsia de cono se utiliza no sólo para diagnosticar cáncer y precáncer. También se puede usar como tratamiento, ya que a veces se puede extirpar por completo el precáncer y el cáncer en etapas muy tempranas.
El procedimiento se puede administrar de diferentes maneras:
- Con una cuchilla quirúrgica (biopsia de cono o conización quirúrgica con bisturí tradicional)
- Con un rayo láser (conización con láser)
- Con un alambre delgado que se calienta mediante electricidad (procedimiento de escisión o extirpación electroquirúrgica con asa, conocido por sus siglas LEEP o LEETZ)
Cirugía para el cáncer invasor de cuello uterino
Los procedimientos con los que se trata el cáncer invasor de cuello uterino son los siguientes:
- Histerectomía (simple o radical)
- Traquelectomía o cervicectomía uterina
- Exenteración o evisceración pélvica
Con la histerectomía simple se extirpa el útero (tanto el cuerpo del útero como el cuello uterino), pero no las estructuras próximas al útero (parametrio y ligamentos uterosacros). No se extirpan la vagina ni los ganglios linfáticos de la pelvis. Los ovarios generalmente se dejan en su lugar a menos que haya otra razón para extirparlos.
La histerectomía simple se puede utilizar para tratar ciertos tipos de neoplasia intraepitelial cervical (CIN) grave o ciertos tipos de cáncer de cuello uterino en etapas muy iniciales.
Existen diferentes maneras de hacer una histerectomía:
- Histerectomía abdominal: El útero se extirpa a través de una pequeña incisión quirúrgica que se hace en la parte delantera del abdomen.
- Histerectomía vaginal: El útero se extirpa a través de la vagina.
- Histerectomía laparoscópica: El útero se extirpa mediante laparoscopia. Primero se inserta un tubo delgado con una cámara de video diminuta en la punta (el laparoscopio) en una o más pequeñas incisiones hechas en la pared abdominal para observar el interior del abdomen (vientre) y de la pelvis. Algunos instrumentos pequeños se pueden controlar a través del tubo (o de los tubos), de modo que el cirujano pueda hacer cortes alrededor del útero sin necesidad de realizar una incisión grande en el abdomen. Luego el útero se extirpa mediante un corte en la vagina.
- Cirugía asistida por robot: En este método, la laparoscopia se realiza con herramientas especiales conectadas a brazos robóticos que el médico controla para realizar una cirugía precisa.
En todas estas operaciones se usa anestesia general.
En una histerectomía vaginal o laparoscópica, la hospitalización es generalmente de 1 a 2 días, y la recuperación demora de 2 a 3 semanas. Para una histerectomía abdominal se requiere generalmente de 3 a 5 días de hospitalización, y la recuperación completa toma alrededor de 4 a 6 semanas.
Posibles efectos secundarios: Cualquier tipo de histerectomía causa esterilidad (incapacidad para tener hijos). Entre las complicaciones que podría haber se incluyen sangrado, infección o daños al aparato urinario o al intestinal, como la vejiga o el colon.
La histerectomía no cambia la capacidad de sentir placer sexual. El útero y el cuello uterino no se necesitan para alcanzar un orgasmo. La zona alrededor del clítoris y la membrana que recubre la vagina permanecen igual de sensibles que antes de una histerectomía. Para más información sobre el control de los efectos secundarios sexuales por el tratamiento del cáncer de cuello uterino, consulte la sección Cómo la cirugía para el cáncer puede afectar el sexo en las mujeres.
En esta operación, el cirujano extirpa el útero junto con los tejidos contiguos al útero (el parametrio y los ligamentos uterosacros), el cuello uterino, así como la parte superior (alrededor de una pulgada [2-3cm]) de la vagina adyacente al cuello uterino. Los ovarios no se extirpan a no ser que haya otra razón médica que lo requiera. En la histerectomía radical se extirpa más tejido que en la histerectomía simple, por lo que la estadía en el hospital puede ser más prolongada. En ese momento, se extirparán también algunos ganglios linfáticos para saber si tienen cáncer. (Este procedimiento, conocido como linfadenectomía o vaciamiento ganglionar, se describe a continuación en esta página).
Esta cirugía generalmente se realiza a través de una gran incisión abdominal (también conocida como cirugía abierta).
También se puede hacer una histerectomía radical mediante laparoscopia o con asistencia de robots. (Consulte la sección Histerectomía simple para una descripción de la laparoscopia). Estas técnicas también se conocen como cirugía mínimamente invasiva. La cirugía laparoscópica (o robótica) puede que cause menos dolor, menos pérdida de sangre durante la operación, y una hospitalización más corta en comparación con la cirugía abierta. Sin embargo, en estudios recientes se ha demostrado que las personas a quienes se les realiza una histerectomía radical mínimamente invasiva para el cáncer de cuello uterino tienen una mayor probabilidad de que el cáncer regrese y un mayor riesgo de morir por cáncer que las personas operadas por una incisión abdominal (cirugía abierta). En la mayoría de los casos, el tipo preferido de cirugía es una histerectomía radical a través de un corte abdominal. La cirugía laparoscópica aún puede ser una opción para un pequeño grupo específico de mujeres con cáncer en etapa temprana, pero usted debe hablar detenidamente de sus opciones con el médico.
Una histerectomía radical modificada se parece a una histerectomía radical, pero en este tipo de cirugía no se extirpa la mayor parte de la vagina ni los tejidos adyacentes al útero (el parametrio y los ligamentos uterosacros), de la misma manera que tampoco se extirpan los ganglios linfáticos.
Posibles efectos secundarios: Debido a que se extirpa el útero, esta cirugía causa infertilidad. Después de esta operación, algunas personas presentan problemas para vaciar la vejiga (orinar) y necesitan una sonda durante un tiempo. Entre las complicaciones se incluyen sangrado, infección o daños a los aparatos urinario e intestinal como la vejiga o el colon.
La extirpación de algunos de los ganglios linfáticos para detectar cáncer a veces puede provocar linfedema (hinchazón de las piernas). Esto no es común, pero puede ocurrir después de la cirugía y se puede tratar con diferentes métodos.
La histerectomía radical no cambia la capacidad de sentir placer sexual. Aunque se acorta la vagina, la zona alrededor del clítoris y la membrana que recubre la vagina permanecen igual de sensibles que antes. El útero o el cuello uterino no se necesitan para alcanzar un orgasmo. Cuando el cáncer ha causado dolor o sangrado durante las relaciones sexuales, la histerectomía de hecho podría mejorar la vida sexual al eliminar estos síntomas.
Con la traquelectomía o cervicectomía radical se trata al paciente y se mantiene su capacidad de tener hijos. La operación se realiza a través de la vagina o del abdomen, y a veces se hace mediante laparoscopia o con ayuda de un robot.
En este procedimiento se extirpa el cuello uterino y la parte superior de la vagina, pero no el cuerpo del útero. Luego el cirujano coloca una sutura permanente "en bolsa de tabaco" (cerclaje) dentro de la cavidad uterina para mantener la abertura del útero cerrada, como normalmente estaría el cuello uterino.
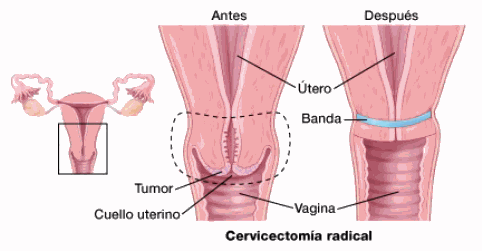
También se extirpan los ganglios linfáticos cercanos mediante una laparoscopia, lo que puede requerir otra incisión (corte). Esta operación se hace a través de la vagina o del abdomen.
Después de la cervicectomía (o traquelectomía), algunas personas pueden llevar a término un embarazo y dar a luz a un bebé saludable por cesárea, aunque las personas que se han hecho esta cirugía pueden correr más riesgo de sufrir un aborto espontáneo.
Esta operación se realiza en casos muy específicos de cáncer de cuello uterino recurrente. Se extirpan todos los mismos órganos y tejidos que en la histerectomía radical con linfadenectomía o vaciamiento ganglionar pélvico (disección de los ganglios linfáticos). (La linfadenectomía o vaciamiento ganglionar se describe en la siguiente sección). Además, se pueden extirpar la vejiga, la vagina, el recto y también parte del colon, dependiendo del lugar hacia donde se propague el cáncer.
Si se extirpa la vejiga, necesitará otra manera de almacenar y eliminar la orina. Por lo general significa que se deberá usar un pedazo corto de intestino para que funcione de vejiga. La nueva vejiga se puede conectar a la pared abdominal para drenar periódicamente la orina cuando la paciente coloque un catéter en una urostomía (una pequeña abertura). También se puede drenar continuamente la orina en una bolsa plástica adherida a la parte delantera del abdomen. Para más información, consulte Guía de urostomía.
Si se extirpa el recto y parte del colon, se necesita crear una vía nueva para eliminar el desecho sólido. Esto se hace conectando el intestino restante a la pared abdominal de manera que la materia fecal pueda pasar a través de una pequeña abertura (estoma) a una bolsa plástica pequeña colocada en la parte delantera del abdomen (puede encontrar más información sobre las colostomías en Guía de colostomía). En algunos casos, puede ser posible extirpar la parte cancerosa del colon (próxima al cuello uterino) y volver a conectar los extremos del colon, de manera que no se necesiten bolsas o aparatos externos.
Si se extirpa la vagina, se puede crear una nueva vagina con piel, tejido intestinal o con injertos de músculo y de piel (miocutáneos).
Efecto de la exanteración o evisceración pélvica en la sexualidad
La recuperación de una exenteración pélvica total toma mucho tiempo. La mayoría de las personas no comienza a sentirse como antes sino hasta alrededor de 6 meses después de la cirugía. Algunas dicen que toma entre un año o dos ajustarse completamente.
A pesar de ello, pueden llevar vidas felices y productivas. Con la práctica, también pueden experimentar deseo sexual, placer y orgasmos.
Para más información sobre el control de los efectos secundarios sexuales del tratamiento del cáncer de cuello uterino, consulte Cómo la cirugía para el cáncer puede afectar el sexo en las mujeres.
Cirugía para extirpar los ganglios linfáticos adyacentes
Cuando las células cancerosas se separan de un tumor, se pueden desplazar a otras partes por el torrente circulatorio o por el sistema linfático. Si se desplazan por el sistema linfático, las células cancerosas pueden terminar en los ganglios linfáticos. La mayoría de las células cancerosas que escapan mueren o se eliminan antes de que puedan comenzar a multiplicarse en otra parte. Sin embargo, una o dos podrían establecerse en una parte nueva, comenzar a multiplicarse y formar tumores nuevos.
Por lo general, durante la cirugía para una histerectomía radical, se extirpan los ganglios linfáticos próximos a la aorta (la arteria grande del abdomen). A este procedimiento se le llama obtención demuestras de ganglios linfáticos paraaórticos. Los ganglios linfáticos se pueden enviar al laboratorio durante la operación para una prueba rápida. Si los ganglios linfáticos paraaórticos contienen células cancerosas, la cirugía puede interrumpirse y, en su lugar, se puede administrar una terapia sistémica o generalizada, por ejemplo, quimioterapia con o sin inmunoterapia. Si en los ganglios linfáticos no se encuentra células cancerosas, generalmente se extirpan los ganglios linfáticos pélvicos (ver más adelante) y se termina de realizar la histerectomía radical. Todo tejido extirpado durante la operación se examina para ver si el cáncer se ha propagado a esa zona. De ser así, se puede recomendar radioterapia con o sin quimioterapia.
El cáncer que se origina en el cuello uterino se puede propagar a los ganglios linfáticos en la pelvis. Para comprobar si los ganglios linfáticos se han propagado, el cirujano puede extirpar algunos de estos ganglios linfáticos. Este procedimiento se conoce con varios nombres, como linfadenectomía pélvica (vaciamiento ganglionar pélvico o disección de los ganglios linfáticos pélvicos) o muestreo de ganglios linfáticos. Se realiza al mismo tiempo que la histerectomía o la cervicectomía (traquelectomía).
La extirpación de ganglios linfáticos puede causar problemas con el drenaje de líquido en las piernas, que a su vez puede causar hinchazón grave en las piernas, una afección llamada linfedema.
El mapeo (cartografía) y la biopsia de los ganglios linfáticos centinela es un procedimiento que permite al cirujano encontrar y extirpar solo los ganglios a donde el cáncer probablemente se extendería primero. Al comienzo de la cirugía, el cirujano inyecta una sustancia radioactiva o un colorante azul en el cuello uterino. Los vasos linfáticos llevarán estas sustancias por la misma vía que probablemente seguirían las células del cáncer. El primer ganglio linfático al que llega el colorante o la sustancia radioactiva se llama ganglio centinela. Extraer solo uno o algunos ganglios linfáticos disminuye el riesgo de tener efectos secundarios por la cirugía, como hinchazón de piernas, lo que también se conoce como linfedema.
Una vez se inyecta la sustancia, el ganglio centinela (o varios de ellos) se puede encontrar mediante una máquina especial para detectar radioactividad en los ganglios, o buscando ganglios que se hayan vuelto azules. Para revisar bien, normalmente se usan ambos métodos. El cirujano luego extirpa los ganglios que contienen el colorante o la radioactividad.
Se puede considerar el mapeo de los ganglios linfáticos centinela en determinados casos de cáncer de cuello uterino en etapa I. Se utiliza mejor con tumores que miden menos de 2 cm (casi una pulgada). Si el cirujano está planificando biopsias de ganglio linfático centinela, debe consultarle si este procedimiento es adecuado para usted.
Incluso si en el mapeo de ganglio linfático centinela no se muestra ningún ganglio linfático que requiera biopsia, lo más probable es que el cirujano todavía extirpe los ganglios linfáticos en ese lado de la pelvis para asegurarse de no pasar por alto el cáncer. Además, durante la cirugía se debe extirpar todo ganglio linfático agrandado o sospechoso, incluso si no absorben el colorante.
Más información sobre cirugía
Para acceder a información general sobre la cirugía para tratar el cáncer, vea el contenido sobre cirugía para el cáncer.
Para saber más sobre los efectos secundarios relacionados con el tratamiento del cáncer, lea la sección sobre control de efectos secundarios relacionados con el cáncer.
- Escrito por
- Referencias

Redactado por el equipo de contenido médico y editorial de la American Cancer Society, con la revisión médica y la contribución de la American Society of Clinical Oncology (Sociedad Estadounidense de Oncología Clínica o ASCO, por sus siglas en inglés).
Eifel P, Klopp AH, Berek JS, and Konstantinopoulos A. Chapter 74: Cancer of the Cervix, Vagina, and Vulva. In: DeVita VT, Lawrence TS, Rosenberg SA, eds. DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology. 11th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2019.
Fontham, ETH, Wolf, AMD, Church, TR, et al. Cervical Cancer Screening for Individuals at Average Risk: 2020 Guideline Update from the American Cancer Society. CA Cancer J Clin. 2020. https://doi.org/10.3322/caac.21628.
Jhungran A, Russell AH, Seiden MV, Duska LR, Goodman A, Lee S, et al. Chapter 84: Cancers of the Cervix, Vulva, and Vagina. In: Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, eds. Abeloff’s Clinical Oncology. 6th ed. Philadelphia, Pa: Elsevier; 2020.
Khieu M, Butler SL. High Grade Squamous Intraepithelial Lesion. StatPearls. PMID: 28613479. 2022.
National Cancer Institute. Physician Data Query (PDQ). Cervical Cancer Treatment – Health Professional Version. 2019. https://www.cancer.gov/types/cervical/hp/cervical-treatment-pdq. Updated February 6, 2019. Accessed on October 30, 2019.
Actualización más reciente: enero 3, 2020
La información médica de la American Cancer Society está protegida por los derechos de autor. Para solicitudes de reimpresión, consulte nuestra Política de Uso del Contenido (en inglés).
Nuestra labor es posible gracias a generosos donantes como usted.
Done ahora para que podamos continuar brindando acceso a información crítica sobre el cáncer, recursos y apoyo y así mejorar las vidas de las personas con cáncer y sus familias.


