Linfedema
El linfedema es la acumulación de líquido linfático en los tejidos adiposos (grasos) justo debajo de la piel, la cual provoca hinchazón (edema). El líquido linfático recorre todo el cuerpo y es parte del sistema linfático. Algunos tipos de cáncer y tratamientos del cáncer pueden aumentar el riesgo de tener linfedema.
- Sistema linfático y linfedema
- ¿Cuáles son las causas del linfedema?
- Tratamiento del cáncer como causa de linfedema
- ¿Qué partes del cuerpo afecta el linfedema?
- ¿Cuáles son los síntomas del linfedema?
- Estadios o etapas del linfedema
- Tratamiento del linfedema
- Consejos para prevenir y controlar el linfedema
- Hable con su médico o equipo oncológico
Sistema linfático y linfedema
El sistema linfático forma parte del sistema inmunitario del cuerpo. Ayuda a mantener el equilibrio adecuado de líquido en el cuerpo, transporta las células inmunitarias y nutrientes, y filtra los gérmenes y desechos.
- La linfa es el líquido claro que circula por los vasos linfáticos recorriendo todo el cuerpo. Contiene proteínas, sales, agua y glóbulos blancos (células que combaten las infecciones).
- Los vasos linfáticos transportan la linfa o líquido linfático a todo el cuerpo e incluyen válvulas unidireccionales que ayudan a mover el líquido y controlar su circulación.
- Los ganglios linfáticos son pequeñas glándulas del tamaño de un frijol que, repartidas a lo largo del trayecto de los vasos linfáticos, ayudan a filtrar los gérmenes, las células muertas y otros desechos. Los ganglios linfáticos se encuentran en muchas partes del cuerpo, incluyendo el cuello, las axilas, el pecho, el abdomen (vientre) y la ingle.
De alguna manera, el sistema linfático funciona como el sistema cardiovascular, ya que ambos transportan líquido (sangre o linfa) a través de sus vasos hacia todo el cuerpo.
Pero el sistema cardiovascular tiene una bomba poderosa (el corazón) para mover la sangre por el cuerpo. El sistema linfático no tiene una bomba, sino que depende de los ganglios linfáticos y del movimiento de los músculos para hacer que el líquido fluya. Por eso es más probable que el sistema linfático no drene bien en algunas partes, especialmente si se extirparon o se dañaron los ganglios linfáticos.
¿Cuáles son las causas del linfedema?
El linfedema puede ocurrir cuando se daña el sistema linfático, lo que puede impedir que el líquido linfático o linfa circule por el cuerpo.
Tratamiento del cáncer como causa de linfedema
Todo cáncer que afecte al sistema linfático puede causar linfedema, pero es más común en ciertos tipos de cáncer, entre los que se incluyen los siguientes:
- Cáncer de seno
- Cáncer de próstata
- Tipos de cáncer de la zona pélvica (tales como los de vejiga, pene, testículo, endometrio, vulva o cuello uterino)
- Linfoma
- Melanoma
- Cáncer de cabeza y cuello
El riesgo de linfedema es mayor en estos tipos de cáncer porque a menudo requieren cirugía o radiación que afecta los ganglios linfáticos.
Linfedema y cirugía para tratar el cáncer
En algunas cirugías para tratar el cáncer (por ejemplo, en casi todas las cirugías del cáncer de seno) se extirpan (extraen) uno o más ganglios linfáticos. Quitar ganglios linfáticos es como cerrar carriles en una carretera. Los coches no pueden pasar tan fácilmente y el tráfico se vuelve más lento. Al igual que los coches, el líquido linfático comienza a acumularse y provoca hinchazón en las partes del cuerpo de donde los ganglios linfáticos drenan líquido.
En las cirugías del cáncer de seno a menudo se extraen ganglios linfáticos de las axilas, y es por eso que algunas personas tienen linfedema en la mano o el brazo después de una cirugía de mama (de seno). Cuantos más ganglios linfáticos se extirpen, mayor será el riesgo de tener linfedema. En una biopsia de ganglio centinela, por lo general se extirpan 2 o 3 ganglios linfáticos. En una disección de ganglio linfático axilar, por lo general se extirpan entre 5 y 30 ganglios linfáticos de las axilas (debajo del brazo).
Es posible que en las cirugías para otros tipos de cáncer se extirpen ganglios linfáticos de otras partes del cuerpo, como de la zona pélvica o de la ingle. El riesgo de tener linfedema dependerá de la cantidad de ganglios que hay que extirpar y dónde se ubican.
Linfedema y radioterapia para tratar el cáncer
La radioterapia también puede provocar linfedema. La radiación puede dañar o dejar cicatrices en los ganglios linfáticos cercanos. Los ganglios linfáticos dañados no funcionan bien, permitiendo que se acumule líquido y cause hinchazón.
Linfedema no causado por el tratamiento del cáncer
Los tumores y los ganglios linfáticos inflamados también pueden causar linfedema si presionan y bloquean el flujo del líquido linfático.
El linfedema también puede tener causas no relacionadas con el cáncer, como las siguientes:
- Infecciones que causan daño a los tejidos o provocan cicatrices
- Otras enfermedades, como los problemas cardíacos y circulatorios, la artritis y el eczema
- Cambios o mutaciones genéticas que afecten al sistema linfático
- Lesión o traumatismo en una parte específica del cuerpo
¿Qué partes del cuerpo afecta el linfedema?
El linfedema se da por lo general en los brazos y las piernas, pero como tenemos ganglios linfáticos en todo el cuerpo, puede ocurrir en cualquier parte.
- La cirugía o la radiación cerca del abdomen (vientre) o la pelvis pueden causar hinchazón o linfedema en el abdomen, los genitales o las piernas.
- La cirugía o la radiación en la zona de la cabeza y el cuello pueden causar hinchazón o linfedema en la cara y el cuello.
¿Cuáles son los síntomas del linfedema?
Es importante notar el linfedema pronto para poder comenzar con el tratamiento de inmediato. El linfedema que no se trata puede empeorar e incluso volverse permanente.
Estos son los signos y síntomas comunes del linfedema:
- Hinchazón, sensación de tirantez o pesadez en el pecho, los senos, hombros, brazos, manos, piernas o pies
- Cambios en la piel como sequedad, cambio de color, engrosamiento o formación de hoyuelos
- Dolor, hormigueo, entumecimiento o malestar nuevos
- Disminución de la movilidad o flexibilidad de las articulaciones
- Dificultad para ponerse ropa, sentir que le queda más ajustada o le deja marcas en la piel
- Sensación de que el cuello de la camisa, los collares, anillos, relojes o pulseras le aprietan aunque no ha subido de peso
Estadios o etapas del linfedema
Si tiene linfedema, el equipo de atención del cáncer podría describirlo como de estadio 0, 1, 2 o 3.
- Estadio 0: La hinchazón no es visible, pero hay síntomas leves como que la parte del cuerpo se siente pesada, dura o tirante. Es reversible.
- Estadio 1 (leve): La hinchazón es visible. La parte del cuerpo afectada puede también sentirse pesada, dura o tirante. Si es en los brazos o las piernas, la hinchazón mejora cuando se eleva el brazo o la pierna. Por lo general, es reversible.
- Estadio 2 (moderado): Hay más hinchazón que en el estadio 1. Si afecta los brazos o las piernas, la hinchazón no mejora cuando estos se elevan. Los síntomas son peores que los del estadio 1, pero puede revertirse si se trata a tiempo.
- Estadio 3 (grave): Es una hinchazón extrema que a menudo limita los cuidados de uno mismo o las actividades cotidianas. La piel puede estar muy seca, más gruesa o de otro color. Podría haber ampollas o salir líquido. Por lo general no es reversible.
Tratamiento del linfedema
Es importante identificar y tratar el linfedema cuanto antes, cuando es más probable que sea reversible. El tratamiento del linfedema tiene como objetivos reducir la hinchazón, prevenir infecciones (celulitis), mejorar la movilidad y el funcionamiento y aliviar las molestias.
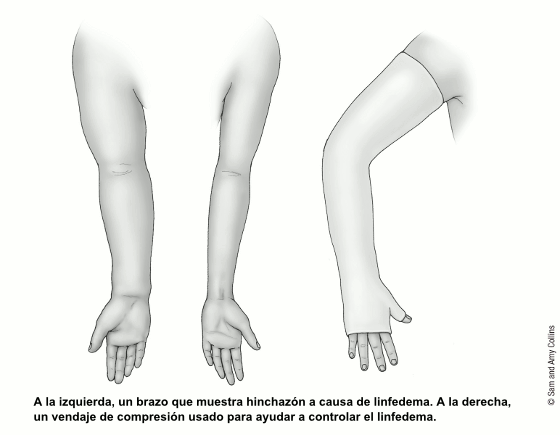
Tratamiento del linfedema leve
Entre los tratamientos comunes para el linfedema leve o de estadio temprano se incluyen los siguientes:
- Elevar la parte del cuerpo afectada para permitir que la gravedad ayude a drenar el líquido acumulado.
- Hacer ejercicios y movimientos que permitan que los líquidos drenen y mejoren el rango de movimiento.
- Cuidarse la piel y las uñas para evitar cortes o lastimaduras en la piel de la parte afectada, ya que pueden empeorar el linfedema o provocar celulitis.
- Drenaje linfático manual (DLM), un tipo de masaje suave que ayuda a sacar el líquido linfático de la parte del cuerpo hinchada. Lo hace un terapeuta especialmente capacitado, que podría enseñar a hacerse uno mismo estos masajes en casa.
- Prendas de compresión, mangas o medias especiales con las que se evita la acumulación de líquido. Se necesita una receta del médico. Un profesional prepara estas prendas a su medida, las cuales ejercen diferentes niveles de presión según la parte del cuerpo donde se usen. Nunca se ponga una prenda de compresión que no sea específicamente para usted, ya que puede causar linfedema o empeorarlo.
Tratamiento del linfedema moderado
La terapia descongestiva completa (TDC) es una combinación de drenaje linfático manual, terapia de compresión, cuidado de la piel, ejercicios y elevación de la parte del cuerpo afectada. Se usa a menudo para tratar el linfedema de leve a moderado.
Tratamiento del linfedema grave
Para el linfedema grave, puede añadirse la compresión neumática intermitente (CNI) al plan de tratamiento. En este tipo de terapia de compresión se coloca una manga o media en las partes del cuerpo afectadas y se infla (como el manguito de un tensiómetro). La prenda aplica niveles específicos de presión para mover el líquido hacia otra parte. También se puede utilizar en los casos menos graves de linfedema cuando alguien no puede usar prendas de compresión o no puede hacerse masajes de drenaje linfático.
La cirugía puede ser una opción si el linfedema es grave y no ha mejorado con otros tratamientos.
- La liposucción se hace para eliminar la grasa adicional que puede acumularse en las partes del cuerpo con linfedema.
- La derivación linfovenosa o linfática se realiza para conectar los vasos linfáticos con las venas pequeñas y mejorar el drenaje.
- La transferencia de ganglios linfáticos vascularizados toma ganglios linfáticos sanos de otra parte del cuerpo y los coloca en la región con linfedema.
Consejos para prevenir y controlar el linfedema
El linfedema puede presentarse muchos años después de terminado el tratamiento del cáncer, incluso si nunca lo ha tenido antes. Si le dieron un tratamiento que aumenta el riesgo de que tenga linfedema, es importante seguir vigilando los signos y tomar medidas para evitar que el linfedema comience, regrese o empeore. A continuación le damos algunos consejos para prevenir y controlar el linfedema.
Cuídese la piel
Una de las cosas más importantes que puede hacer si corre riesgo de tener linfedema es cuidarse la piel. Los cortes y las lastimaduras en la piel pueden provocar linfedema o empeorarlo. La piel en la parte del cuerpo donde faltan ganglios linfáticos o están dañados siempre puede infectarse porque estos ganglios forman parte del sistema inmunitario que nos protege.
- Protéjase la piel de lesiones o lastimaduras, cortes y picaduras.
- Póngase guantes cuando trabaje en el jardín.
- Use zapatos o medias de protección.
- Mantenga la piel hidratada para evitar que se agriete.
- Póngase protector solar con al menos un factor de protección (SPF) de 30 para evitar quemaduras.
- Tenga cuidado con herramientas y objetos afilados.
- Tenga cuidado al cortarse las cutículas.
- Evite el calor extremo en esa parte del cuerpo (como las compresas calientes, saunas y bañeras de hidromasaje).
- Lávese los cortes, picaduras o heridas de la piel con agua y jabón, y llame al médico si no se curan o muestran signos de infección (la piel está caliente al tacto, enrojecida, sensible o tiene pus).
Ayude a que el líquido circule por el cuerpo
Las partes del cuerpo donde los ganglios linfáticos faltan o están dañados tienen menos movilidad y el líquido linfático no drena o circula tan bien por esa parte, pero hay cosas que puede hacer para ayudar a que el líquido linfático drene. Entre ellas se incluyen:
- No use ropa ajustada, accesorios ni otros artículos que restrinjan o aprieten la parte del cuerpo afectada.
- Si le recetaron prendas de compresión, úselas como se le indique. Estas prendas aplican presión en cantidades medidas y específicas a las diferentes partes del cuerpo y no se usan igual que la ropa ajustada.
- No se ponga prendas de compresión que no le queden bien o que le queden chicas o pequeñas. Vuelva a medirse cada tanto para estas prendas.
- Pregúntele al médico o al terapeuta qué ejercicios le recomiendan según el tipo de linfedema que tiene y la parte del cuerpo afectada.
- Levantar o elevar el brazo o la pierna afectados (por encima del nivel del corazón si es posible) puede mejorar la hinchazón.
- Si tiene linfedema en la parte inferior del cuerpo, evite cruzar las piernas.
- Pregunte cómo hacerse masajes de drenaje linfático usted mismo.
- Preste atención a cualquier cambio en el tamaño, forma o color de la parte del cuerpo afectada, y, si puede, compárela con el lado no afectado. Notifique al médico de inmediato si nota algún cambio.
¿Tomar agua ayuda con el linfedema?
Beber mucho líquido a diario es importante para todas las personas de cualquier edad. Tomar suficiente agua ayuda al cuerpo a filtrar y eliminar el exceso de líquidos y desechos.
Recientemente se han realizado investigaciones sobre cómo las personas sobrellevan el linfedema. Una parte del estudio se centró en los hábitos de alimentación. Los investigadores descubrieron lo siguiente:
- Alrededor de 1 de cada 3 participantes del estudio informaron que tomar más cantidad de agua al día les ayudó a aliviar los síntomas.
- Alrededor de 1 de cada 4 participantes del estudio calificó tomar menos alcohol como muy útil para controlar los síntomas.
El agua suele ser la mejor opción en la hidratación diaria. Además del agua, tomar bebidas no azucaradas y con bajo contenido en grasa puede ayudarle a consumir más líquidos. Muchos alimentos, como las verduras, frutas, caldos y sopas, también contienen agua. Vea más información en Nutrición para las personas con cáncer.
La hidratación de la piel también es importante, sobre todo en las zonas afectadas por el linfedema. Si tiene linfedema, pregunte a su equipo de atención del cáncer qué cremas le recomiendan para mantener la piel hidratada.
Hable con su médico o equipo oncológico
Llame a su médico o al terapeuta de linfedema si nota signos de linfedema o celulitis, o en los siguientes casos:
- Si tiene algún dolor nuevo en la parte del cuerpo afectada o si el dolor empeora.
- Si tiene linfedema y sufre una cortadura, una picadura o si se lastima la parte del cuerpo afectada.
- Si alguna parte de la zona afectada se siente caliente, está hinchada o enrojecida.
- Si tiene fiebre sin enfermarse.
- Si tiene otros signos o síntomas de infección, como escalofríos, sudores, dolores musculares, náuseas o mareos.
Pregúntele a su médico o equipo de atención oncológica lo siguiente:
- ¿Ante qué síntomas debo llamar en vez de enviar un mensaje?
- ¿Cuándo debo ir directamente a Urgencias en lugar de llamar?
- ¿A quién debo llamar primero? ¿A mi médico de cabecera, al personal de enfermería, al oncólogo o a alguien más?
- ¿Qué debo hacer si no logro hablar con alguien en el consultorio o la clínica?
Para más información
Lymphatic Education & Resource Network: La Guía de recursos LE&RN Resource Guide (disponible en inglés) incluye videos, boletines informativos, preguntas frecuentes, historias personales y una lista de centros especializados en linfedema. Esta organización también conecta a las personas con linfedema con otra gente a través de sus divisiones estatales e internacionales en cada comunidad.
Use estos recursos para buscar un terapeuta certificado especializado en linfedema (CLT, por sus siglas en inglés):
- Lymphology Association of North America (LANA)
www.clt-lana.org (en inglés) - National Lymphedema Network (NLN)
1-800-541-3259
www.lymphnet.org (en inglés)
- Escrito por
- Referencias

Redactado por el equipo de contenido médico y editorial de la American Cancer Society, con la revisión médica y la contribución de la American Society of Clinical Oncology (Sociedad Estadounidense de Oncología Clínica o ASCO, por sus siglas en inglés).
Admoun C, Mayrovitz HN. Coping mechanisms for lymphedema: An analysis of patient experiences. Cureus. 2023;15(7):e41573. Available at https://pmc.ncbi.nlm.nih.gov/articles/PMC10406395/
Executive Committee of the International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema: 2020 Consensus Document of the International Society of Lymphology. Lymphology. 2020;53(1):3-19.
Lymphatic Education & Research Network. Lymphedema: what you need to know. Massachusetts General Hospital. 2019. Accessed December 18, 2023.
Mehrara B. Clinical staging and conservative management of peripheral lymphedema. UpToDate. UpToDate Inc; 2023. Updated November 2022. Accessed December 18, 2023. https://www.uptodate.com/contents/clinical-staging-and-conservative-management-of-peripheral-lymphedema
Mehrara B. Surgical treatment of primary and secondary lymphedema. UpToDate. UpToDate Inc; 2023. Updated August 2023. Accessed December 18, 2023. https://www.uptodate.com/contents/surgical-treatment-of-primary-and-secondary-lymphedema
Kilbreath SL, Ward LC, Davis GM, et al. Reduction of breast lymphoedema secondary to breast cancer: a randomized controlled exercise trial. Breast Cancer Res Treat. 2020;184(2):459-467.
Ridner SH, Dietrich MS, Deng J, Ettema SL, Murphy B. Advanced pneumatic compression for treatment of lymphedema of the head and neck: a randomized wait-list controlled trial. Support Care Cancer. 2021;29(2):795-803. doi:10.1007/s00520-020-05540-8
Schmitz KH, Troxel AB, Dean LT, et al. Effect of home-based exercise and weight loss programs on breast cancer-related lymphedema outcomes among overweight breast cancer survivors: the WISER survivor randomized clinical trial. JAMA Oncol. 2019;5(11):1605-1613. doi:10.1001/jamaoncol.2019.2109
Actualización más reciente: marzo 4, 2025
La información médica de la American Cancer Society está protegida por los derechos de autor. Para solicitudes de reimpresión, consulte nuestra Política de Uso del Contenido (en inglés).
Nuestra labor es posible gracias a generosos donantes como usted.
Done ahora para que podamos continuar brindando acceso a información crítica sobre el cáncer, recursos y apoyo y así mejorar las vidas de las personas con cáncer y sus familias.


